Os papilomas cervicais são uma das manifestações de uma doença infecciosa causada pelo papilomavírus humano. Refere-se a formações benignas da pele.
Causas de papilomas no pescoço
Há uma razão etiológica para que os papilomas comecem a crescer no pescoço ou em outra área do corpo humano - uma infecção pelo papilomavírus humano (HPV), que é um membro da família Papovaviridae. São mais de 100 sorotipos desse patógeno, cada um deles responsável pelo aparecimento de um quadro clínico diferente (papiloma, condiloma, verruga - esses conceitos são sinônimos, nomes diferentes estão associados às peculiaridades da localização em uma determinada área).
As principais vias de transmissão são o contato domiciliar e genital (condilomas da região perianal). O vírus só consegue penetrar na pele em caso de lesão microscópica ou feridas abertas, noutros casos não consegue ultrapassar a barreira protetora da pele.
Informações sobre patógenos
- Tem um alto grau de prevalência independentemente do sexo (mas se manifesta com mais frequência em mulheres do que em homens), idade ou região (segundo algumas fontes, 2/3 do planeta estão infectados com o vírus).
- Contém DNA de anel torcido de fita dupla que pode ser integrado ao genoma humano.
- A infecção por algumas cepas está associada a um alto risco de carcinogenicidade, especialmente no caso de lesões permanentes. Os papilomas da garganta são causados por cepas não oncogênicas do vírus.
- Um vírus passa por duas fases principais no processo de divisão. No primeiro estágio é na forma epissômica (livre) e é durante o mesmo período que ocorre a divisão principal da partícula do vírus. Esta fase é reversível (a remissão a longo prazo ocorre após o tratamento). No segundo estágio - integrativo, o vírus é implantado no genoma da célula (primeira etapa da transformação das células e formação de uma neoplasia maligna). O primeiro estágio é temporário e relativamente rápido, enquanto o segundo é latente e explica a existência de portadores.
- A camada de base da epiderme, na qual o vírus se replica, é afetada. O patógeno pode persistir nas camadas restantes, mas não pode se dividir. Desde que o vírus esteja na camada germinativa durante o crescimento, a diferenciação normal das células em todas as camadas dessa área é prejudicada, especialmente ao nível da camada espinhosa.
- Tende a ter transporte assintomático de longo prazo no corpo (de vários meses a um ano). Raramente é possível identificar um ponto específico no tempo de infecção - por isso o tratamento começa em um período de manifestações clínicas intensas, e não nos primeiros sinais vagos.
- Para prevenir a infecção, são utilizadas vacinas divalentes e tetravalentes, particularmente eficazes contra as cepas mais oncogênicas 16 e 18.
Fatores predisponentes
- Má higiene. Como o vírus é capaz de sustentar atividades vitais no ambiente externo por muito tempo, é necessário observar cuidadosamente as regras de higiene pessoal ao visitar locais públicos (piscina, balneário, academia).
- Lesões cutâneas traumáticas. Para que o vírus penetre, basta ter microrragias ou arranhões na pele (por exemplo, esfregar o pescoço com a gola de uma camisa).
- Função prejudicada do sistema imunológico. Nas imunodeficiências de qualquer origem surgem condições favoráveis ao desenvolvimento de infecções. Por exemplo, resfriados frequentes e doenças infecciosas levam ao enfraquecimento do sistema imunológico e ao aparecimento de papilomas na pele.
- Autoinfecção ao coçar a pele.
- Transtorno de estilo de vida sistemático (estresse, falta de exercícios, dieta pobre). Esses fatores afetam o funcionamento de todos os processos metabólicos do corpo e levam a uma diminuição da função de barreira da pele.
- Fatores ambientais que afetam a diminuição das defesas do corpo (hipotermia, exposição excessiva aos raios ultravioleta).
Manifestações externas da doença
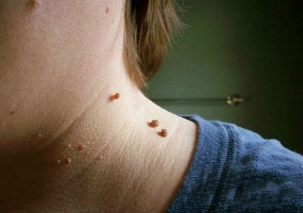
Os papilomas cervicais na foto têm a seguinte aparência:
- O crescimento é geralmente em uma base ampla e claramente se projeta acima da superfície da pele. Com menos frequência, a base do papiloma é representada por uma perna fina (neste caso, a formação fica em posição suspensa). Com a segunda opção, o risco de lesões é muito maior.
- Os limites da educação são regulares e claros.
- A cor não difere da pele ao redor. Em casos raros, pode ser ligeiramente mais pálido ou mais escuro do que os tecidos adjacentes.
- A superfície costuma ser plana e lisa. Às vezes, crescimentos são possíveis na parte superior do papiloma, o que rasga sua superfície.
- O diâmetro varia amplamente - de 1-3 mm a vários centímetros (papilomas com diâmetro pequeno são mais comuns).
- Posicione em qualquer área do pescoço (costas, frente). Às vezes, o rosto está envolvido.
Normalmente, existem muitas lesões ao longo das dobras da pele.
Em casos muito raros, os papilomas no pescoço podem se tornar malignos, ou seja, degenerar em um tumor de pele. Isso pode ocorrer como resultado da infecção por uma cepa oncogênica de HPV.
Os seguintes sinais podem indicar uma transformação maligna:
- mudança de cor e heterogeneidade (polimorfismo);
- Mudança de borda (embaçamento, perda de definição);
- o aparecimento de assimetria (se uma linha for desenhada através do centro condicional da formação, duas metades iguais não podem ser obtidas);
- crescimento intenso;
- sangramento ou ulceração (um sintoma inespecífico, pois também é típico de trauma simples à neoplasia);
- coceira, queimação, descamação;
- Desistências são formadas (pequenas formações filhas ao redor da central).
O aparecimento de tais sinais não significa necessariamente degeneração do papiloma, mas significa que você precisa consultar um médico e fazer um diagnóstico diferencial para descobrir se é uma pinta inflamada comum ou câncer de pele.
Como se livrar de papilomas no pescoço
O tratamento dos papilomas no pescoço é realizado apenas de forma complexa, com efeito simultâneo no foco patológico na pele e no próprio patógeno no sangue.
Existem diferentes maneiras de lutar:
método |
Descrição |
Medicamentos |
O uso de citostáticos e imunomoduladores foi projetado para suprimir a replicação do vírus na área afetada e reduzir sua concentração no sangue. Alguns medicamentos (queratolíticos) são aplicados topicamente diretamente para destruir (cauterizar e causar necrose do tecido) o crescimento da pele. |
Métodos físicos |
Criodestruição, terapia a laser, eletrocoagulação. Eles visam se livrar dos papilomas no pescoço e em outras partes do corpo. Esses métodos permitem restaurar a aparência estética de áreas abertas e remover o reservatório do vírus - as próprias neoplasias da pele, mas não removem completamente o vírus do corpo. |
Terapia combinada |
Combina as duas opções anteriores e, portanto, é mais eficaz. |
Tratar papilomas com remédios caseiros (por exemplo, suco de celidônia) é ineficaz e frequentemente perigoso. A consulta com um médico é necessária em qualquer caso.
Métodos físicos de destruição
Os seguintes métodos físicos podem ser usados para reduzir efetivamente as formações:
método |
Descrição |
Efeito local com soluções de ácidos concentrados |
Uma solução 1, 5% de cloropropionato de zinco em 50% de ácido 2-cloropropiônico, uma combinação de ácido nítrico, ácido acético, ácido oxálico, ácido lático e nitrato de cobre tri-hidratado, etc. é usada. O procedimento é realizado em ambulatório por especialista (dermatovenerologista, esteticista) de acordo com as prescrições cirúrgicas. . . O agente é aplicado pontualmente com uma espátula até que a cor da formação fique mais clara (assim que isso acontecer, a nova aplicação deve ser interrompida imediatamente). Para uma cura completa do papiloma, você precisa fazer uma média de 1-2 tratamentos. |
Eletrocoagulação |
Usando uma faca elétrica especial, a remoção da ponta das formações é realizada sem afetar o tecido subjacente (o impacto é mínimo nas células saudáveis da pele). O método é mais conveniente quando a formação tem haste longa e tamanho pequeno. |
Criodestruição |
O foco é exposto a nitrogênio líquido, temperaturas extremamente baixas levam à necrose do tecido. É bom limpar esse tipo de formação de base ampla. O tempo de ação do nitrogênio é selecionado por um especialista (1-5 minutos). Após a moxabustão, forma-se uma queimadura que cicatriza em média 10 dias. |
Remoção do laser |
A abordagem mais moderna e delicada para remover crescimentos em lugares proeminentes como o pescoço. Tem as críticas mais positivas. Com a ajuda de um guia de luz por 5 segundos a 3 minutos em operação contínua, eles atuam no foco. O tempo de cura é muito menor do que outros métodos (5-7 dias). A técnica está associada a um trauma mínimo ao tecido circundante devido à alta precisão da ação. |
Remoção cirúrgica clássica (remoção com bisturi) |
Muito raramente usado, apenas para lesões grandes ou quando há suspeita de malignidade. Isso ocorre porque as lesões costumam ser múltiplas, espalhadas ao redor do pescoço e muito pequenas para serem removidas. Além disso, após a remoção cirúrgica, podem permanecer cicatrizes, que por si mesmas causam um defeito cosmético. |













































































